СПИД – заболевание связанная со снижением уровня иммунитета и характеризуемое падением количества лимфоцитов в крови. Вирус иммунодефицита медленно прогрессирует, поглощая клетки иммунной системы содержащие на поверхности клетки типа CD4. Этот симптом приводит снижению уровня сопротивляемости организма и развитию сопровождающих болезней. СПИД-ассоциированные заболевания очень часто являются осложнениями ВИЧ-инфекции. Среди подобных спутников вируса есть: туберкулез, гепатиты, герпесвирусная инфекция, разнообразные формы рака. Подобный тандем позволяет диагностировать инфицирование на более ранних этапах, но также служит тяжелым осложнением клинической картины.
- СПИД-индикаторные заболевания
- Причины оппортунистических болезни при вирусе иммунодефицита
- Заживление ран и повреждений кожного покрова при ВИЧ
- Влияние СПИДа и ВИЧ на потенцию
- Проявление аллергических реакций при ВИЧ
- Проявление псориаза
- Болезни глаз при ВИЧ
- Анемия, как осложнение ВИЧ-инфекции
- Уровень тромбоцитов при ВИЧ
- Геморрой – сопровождающее заболевание при ВИЧ
- Цитомегаловирус при ВИЧ
- Сахарный диабет и ВИЧ неразлучные спутники
- Панкреатит у ВИЧ-инфицированных
- Выпадение волос у ВИЧ-инфицированных пациентов
- Волосистая лейкоплакия при ВИЧ
- Ветряная оспа и ее диагностирование у ВИЧ-инфицированных
- Влияние ВИЧ-инфекции на функционирование желудочно-кишечного тракта
- Инфекционный мононуклеоз
- ВИЧ-ассоциированная нефропатия
- Цирроз печени, как осложнение при ВИЧ-инфекции
- Поражения кожи при ВИЧ
- Контагиозный моллюск
- Фурункулез при ВИЧ
- Заболевания суставов и мышц
- Вирус Эпштейна-Барра при ВИЧ-инфицировании
- Гайморит при ВИЧ
- Лейкоплакия, как оппортунистическое заболевание при ВИЧ
- Энцефалит при ВИЧ
СПИД-индикаторные заболевания
 Диагностика и выявление СПИД-инфицированных пациентов усложнено бессимптомным ранним течением болезни. К сожаления, четкой клинической картины для СПИД и ВИЧ нет, но при подавлении иммунитета происходит активизация СПИД-ассоциированные инфекции, развитие и рост опухолей. Полное физическое благополучие не возбуждает подозрения на поражение вирусом.
Диагностика и выявление СПИД-инфицированных пациентов усложнено бессимптомным ранним течением болезни. К сожаления, четкой клинической картины для СПИД и ВИЧ нет, но при подавлении иммунитета происходит активизация СПИД-ассоциированные инфекции, развитие и рост опухолей. Полное физическое благополучие не возбуждает подозрения на поражение вирусом.
Но больных, пришедших с жалобами на казалось бы не связанные заболевания, проверяются на маркеры крови, которые показывают содержание клеток CD4. В этом варианте диагностики задействованы дополнительные параметры выявления СПИД и ВИЧ потому, что сопутствующие заболевания побуждают человека обращаться за врачебной помощью.
Причины развития заболеваний – вирусы и инфекции повсеместно находящиеся в организме, но подавляемые защитной функцией иммунитета человека и раковые клетки постоянно прибывающие в крови. Вызываемое СПИДом снижение маркеров крови позволяет им атаковать органы и системы человека. СПИД-индикаторные заболевания дают возможность на ранних стадиях (с количеством CD4>350 клеток/мкл) облегчить выявление больных. На данный момент, согласно классификации существует две группы сопутствующих заболеваний.
 К списку таких болезней относятся:
К списку таких болезней относятся:
- кандидоз пищевода, трахеи, бронхов;
- внелегочный криптококкоз;
- криптоспоридиоз с диареей более 1 мес;
- генерализованная саркома Капоши;
- лимфома головного мозга (первичная);
- ВИЧ-ассоциированная нефропатия;
- лимфоцитарная интерстициальная пневмония и/или легочная лимфоидная дисплазия у детей;
- пневмоцистная пневмония;
- прогрессирующая многоочаговая лейкоэнцефалопатия;
- токсоплазмоз головного мозга.
ВОЗ сообщает, что благодаря детальному анализу частоты СПИД-индикаторных болезней и соотношение этих показателей с коэффициентом ранней диагностики ВИЧ и СПИДа, произошел позитивный рост уровня выявление заболевания на 18,3%.
Стоит разъяснить, что такое оппортунистические инфекции вызванные ВИЧ. Изначально подобные инфекции проживают в организме и являются условно-безвредными. Бактериальная пневмония, вирус папилломы, герпес, энцефалит – яркие примеры оппортунистических инфекций, которые активируется у человека в состоянии иммунодефицита. Симптоматика подобных инфекций осложняет течение СПИДа, но и является безусловным показателем состояние отказа иммунной системы. Если видимых причин подавления защитных функций организма нет, диагностируют СПИД-инфицирование.
Причины оппортунистических болезни при вирусе иммунодефицита
 Возбудителями оппортунистических инфекций при ВИЧ является условно патогенные вирусы и клеточные организмы: бактерии, грибы и простейшие. Микроорганизмы присутствуют во внутренних органах, на слизистых оболочках и кожу, в крови и других жидкостях организма. В здоровом или условно-здоровом состоянии человек может не опасаться их активации.
Возбудителями оппортунистических инфекций при ВИЧ является условно патогенные вирусы и клеточные организмы: бактерии, грибы и простейшие. Микроорганизмы присутствуют во внутренних органах, на слизистых оболочках и кожу, в крови и других жидкостях организма. В здоровом или условно-здоровом состоянии человек может не опасаться их активации.
Но при снижении или отсутствии иммунитета происходит лавинообразное размножение микроорганизмов и инфицирование органом и систем человека. Оппортунистические заболевания при ВИЧ устойчивые маркеры наличия вируса иммунодефицита в крови. При возрастании количества клеток CD4 в крови наступает острое течение инфекции. И пациент вынужден обратится за врачебной помощью, что позволяет подозревать оппортунистические инфекции при СПИДе.
Но состояние подавленной функции сопротивления характеризует не только вирус иммунодефицита, подобный симптом проявляется при химиотерапии и приеме иммуносупрессоров при пересадке органов. Но изначально известно, что человеку медикаментами подавляют защитные функции, а многократное затяжное течение оппортунистических инфекций при ВИЧ-инфекции позволяет утверждать, что существует сторонний фактор, который убивает иммунные клетки.
Стадии развития инфицирования позволяют судить о длительности проникновения СПИД, чем больше индикаторных заболеваний присутствует в общей картине заболевания, тем запущеннее иммунодефицит. Масштаб поражения и скорость протекания заражения диктуют терапию. В основном, используют антиретровирусная терапия и препараты, которые подавляют острое течение сопровождающих инфекций. К сожалению, восстановление иммунной функции при инфицировании вирусом иммунодефицита невозможно, поэтому полное излечение от оппортунистических инфекций также затруднено, отличным результатом считается снятие острого течения болезни.
Заживление ран и повреждений кожного покрова при ВИЧ
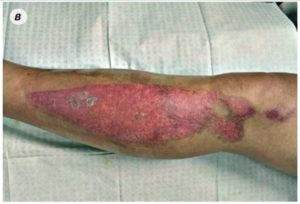 Человек постоянно умышлено или нечаянно получает повреждения кожного покрова или слизистых. В основном, подобные явления проходят незамеченными. В активном восстановлении самой большой защитной мембраны человеческого организма участвуют разнообразные клетки крови. Как результат организм сам не позволяет проникать возбудителям заболеваний через раны.
Человек постоянно умышлено или нечаянно получает повреждения кожного покрова или слизистых. В основном, подобные явления проходят незамеченными. В активном восстановлении самой большой защитной мембраны человеческого организма участвуют разнообразные клетки крови. Как результат организм сам не позволяет проникать возбудителям заболеваний через раны.
Если быть точными, то наличие вируса иммунодефицита в крови ни коем образом не сказывается на восстановительной функции,но заживают раны достаточно тяжело. Причиной подобного осложнения является активное подавление количества лимфоцитов. Повреждения слизистых и кожи часто заражены микроорганизмами условно-безвредными для человека, и отсутствие защитной составляющей организма приводит к появлению незаживающих ран. Любой порез нуждается в дополнительной обработке, иначе грозит стать очагом инфекции.
Влияние СПИДа и ВИЧ на потенцию
СПИД влияет на потенцию у мужчин, показатели говорят, что 52% мужчин с диагнозом СПИД страдают разнообразными сексуальными дисфункциями. Среди самых частых расстройств эректильная дисфункция – она наблюдается у 46% респондентов, и полная импотенция наблюдается у 21% мужчин.
В то время, как эректильная дисфункция считается скорее психологическим отклонением, и восстановление возможности совершать половой акт в полной мере наступает при комплексном лечении. Подобный симптом также указывает на значительное нарушение метаболических процессов, что характерно для поражения вирусом иммунодефицита и антиретровирусной терапии. Не стоит нивелировать влияние диагноза на психологическое состояние пациента, в значительно мере, подобная информация звучит, как приговор и приводит к тяжелым депрессиям и пациента. СПИД влияет на потенцию намного сильнее, чем может показаться на первый взгляд.
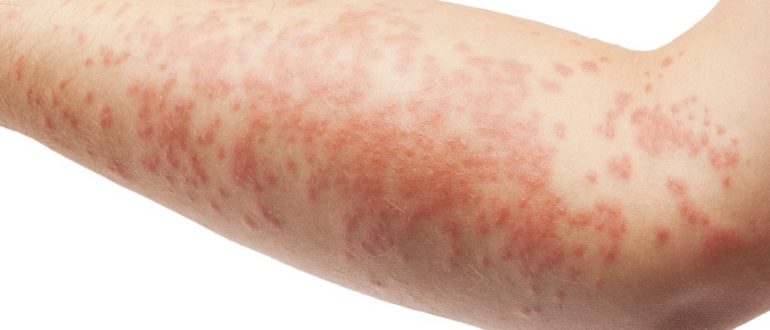
Проявление аллергических реакций при ВИЧ
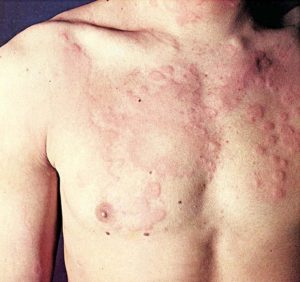 Под аллергией понимают несоответствующий по силе иммунный ответ организма на раздражитель. Стоит понимать, что аллергия это неотъемлемая часть реакции организма на аллерген. Когда то или иное вещество накапливается в организме в достаточно больших объемах, защитная функция организма активируется и начинает атаковать его.
Под аллергией понимают несоответствующий по силе иммунный ответ организма на раздражитель. Стоит понимать, что аллергия это неотъемлемая часть реакции организма на аллерген. Когда то или иное вещество накапливается в организме в достаточно больших объемах, защитная функция организма активируется и начинает атаковать его.
Аллергические реакции делятся на специфические и неспецифические. Первые имеют латентный период накопления аллергена. Вторые развиваются стремительно на фоне физического благополучия. Логично предположить, что ВИЧ и СПИД полностью исключает развитие иммунного ответа. Но нет, аллергия при ВИЧ имеет неспецифический характер и характеризуется острым течением. В список самых опасных осложнений – молниеносное развитие отека Квинке при пищевых аллегориях и анафилактический шок.
Проявление псориаза
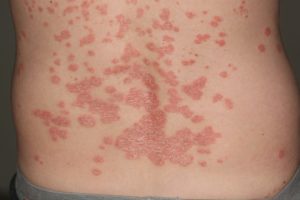 Псориаз при ВИЧ-инфекции может проявляться на всех стадиях заболевания. Довольно часто, первый эпизод псориаза совпадает с выявлением антител к ВИЧ. Сочетание псориаза и ВИЧ – тандем, который довольно часто встречается в клинической картине. Активация псориаза происходит из-за нарушения регуляции иммунных клеток, особенно Т-клеток.
Псориаз при ВИЧ-инфекции может проявляться на всех стадиях заболевания. Довольно часто, первый эпизод псориаза совпадает с выявлением антител к ВИЧ. Сочетание псориаза и ВИЧ – тандем, который довольно часто встречается в клинической картине. Активация псориаза происходит из-за нарушения регуляции иммунных клеток, особенно Т-клеток.
Провокатором заболевания является травма, лекарственные препараты или стресс. ВИЧ и псориаз идут рука об руку, частота появления псориаза, как сопутствующий симптом ВИЧ составляет 57,6% от общего количества больных. Появляется псориаз эпизодически и проявляются генерализированным течением с затуханиями и обострениями. Болезнь распространяются не только на кожные покровы, но и на органы и системы организма. Терапия псориаза является симптоматическим и заключает в себе гормональные препараты и медикаменты местного применения.
Болезни глаз при ВИЧ
 Поражение глаз при ВИЧ является ассоциированным фактором в диагностике заболевания. Самыми частыми заболеваниями, которые поражают глаза – опоясывающий герпес, саркома Капоши, контагиозный моллюск или конъюнктивит бактериального характера. Зрение значительно снижается из-за поражения тканей роговицы глаза. Подобное осложнение возникает более чем у половины больных.
Поражение глаз при ВИЧ является ассоциированным фактором в диагностике заболевания. Самыми частыми заболеваниями, которые поражают глаза – опоясывающий герпес, саркома Капоши, контагиозный моллюск или конъюнктивит бактериального характера. Зрение значительно снижается из-за поражения тканей роговицы глаза. Подобное осложнение возникает более чем у половины больных.
Глаза при ВИЧ-инфекции страдают значительно, по причине слабого барьера к возбудителям болезней. Глазные проявления инфекций локализуются в разных участках глаза, поражаются абсолютно все части глаза и века. Возникает покраснение, как первичное проявление практически всех заболеваний и ассоциированных инфекций. Контагиозный моллюск, заражение, которым происходит если почесать глаза, является самым безвредным осложнением ВИЧ.
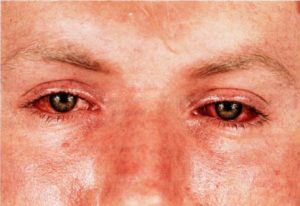 Больной глаз реагирует на инфекцию разнообразно, становится красным, и проявляется жжением глаза. К заболеваниям глаз, которые являются оппортунистическими присоединяются опухоли доброкачественные или злокачественными. Можно ли заразиться ассоциативными инфекциями, если слюна попала глаз – этот вопрос часто задают пациенты. К сожалению, ответ утвердительный. Снижение защитного барьера глаз приводит к открытости слизистой для проникновения разнообразных бактерий, грибов и вирусов.
Больной глаз реагирует на инфекцию разнообразно, становится красным, и проявляется жжением глаза. К заболеваниям глаз, которые являются оппортунистическими присоединяются опухоли доброкачественные или злокачественными. Можно ли заразиться ассоциативными инфекциями, если слюна попала глаз – этот вопрос часто задают пациенты. К сожалению, ответ утвердительный. Снижение защитного барьера глаз приводит к открытости слизистой для проникновения разнообразных бактерий, грибов и вирусов.
Многие осложнения лечится только оперативным вмешательством, в недавнем прошлом подобные действия несли значительный риск для жизни пациента. Но сейчас глазные операции людям с ВИЧ-инфекцией делают повсеместно, потому что послеоперационные осложнения при медикаментозной поддержке сведены к минимуму.
Анемия, как осложнение ВИЧ-инфекции
 Анемия при ВИЧ – это следствие нарушений метаболизма железа, и коэффициент подверженных этому осложнению ВИЧ-инфицированных составляет 61,6% от общего числа больных. Она ухудшает качество жизни и является одним из факторов смертности при СПИДе. При своевременном выявлении и последовательном лечении удается преодолеть негативное влияние анемии на жизнь пациента. Повышенная утомляемость, плохое самочувствие общее истощение ресурсов организма из-за кислородного голодания клеток, далеко не все симптомы которыми проявляется анемия. Для ВИЧ-инфицированных пациентов характерна хроническая и железодефицитная анемия. Причиной, которой провоцирует заболевание, являться дефицит железа в организме. Прием железосодержащих препаратов у ВИЧ-инфицированных без рекомендации врача частая практика, но на фоне хронической почечной недостаточности и онкологических заболеваний такой прием не приводит к значительным улучшениям. Проблемы с усвоением железа приобретают хронический характер за счет отказа органов которые обеспечивают метаболизм элемента. Более того, необдуманный преем таких препаратов ухудшает состояние больного. Смертность от анемии достаточно высока, так как диагностика анемии происходит на поздних стадиях СПИДа и коррекция содержания элемента в крови затруднено или не имеет сильного эффекта.
Анемия при ВИЧ – это следствие нарушений метаболизма железа, и коэффициент подверженных этому осложнению ВИЧ-инфицированных составляет 61,6% от общего числа больных. Она ухудшает качество жизни и является одним из факторов смертности при СПИДе. При своевременном выявлении и последовательном лечении удается преодолеть негативное влияние анемии на жизнь пациента. Повышенная утомляемость, плохое самочувствие общее истощение ресурсов организма из-за кислородного голодания клеток, далеко не все симптомы которыми проявляется анемия. Для ВИЧ-инфицированных пациентов характерна хроническая и железодефицитная анемия. Причиной, которой провоцирует заболевание, являться дефицит железа в организме. Прием железосодержащих препаратов у ВИЧ-инфицированных без рекомендации врача частая практика, но на фоне хронической почечной недостаточности и онкологических заболеваний такой прием не приводит к значительным улучшениям. Проблемы с усвоением железа приобретают хронический характер за счет отказа органов которые обеспечивают метаболизм элемента. Более того, необдуманный преем таких препаратов ухудшает состояние больного. Смертность от анемии достаточно высока, так как диагностика анемии происходит на поздних стадиях СПИДа и коррекция содержания элемента в крови затруднено или не имеет сильного эффекта.
Уровень тромбоцитов при ВИЧ
 Тромбоцитопения – снижения уровня тромбоцитов в крови, это пожалуй одно из немногих ассоциированных заболеваний связанных с вирусом иммунодефицита напрямую, нежели с разрушение иммунитета. При воздействии вируса на клетки происходит их разрушение и снижение уровня тромбоцитов. Тромбоцитопения появляется у ВИЧ-инфицированных пациентов по разнообразным причинам. Первопричина заключается в том, что ВИЧ инфицирует мегакариоциты, что означает, что ВИЧ сам по себе может привести к нехватке тромбоцитов. Также виновниками могут стать некоторые препараты против ВИЧ, которые повреждают красный костный мозг (например, некоторые нуклеозидные ингибиторы обратной транскриптазы). То же относится и к некоторым заболеваниям на стадии СПИДа (например, лимфоме).
Тромбоцитопения – снижения уровня тромбоцитов в крови, это пожалуй одно из немногих ассоциированных заболеваний связанных с вирусом иммунодефицита напрямую, нежели с разрушение иммунитета. При воздействии вируса на клетки происходит их разрушение и снижение уровня тромбоцитов. Тромбоцитопения появляется у ВИЧ-инфицированных пациентов по разнообразным причинам. Первопричина заключается в том, что ВИЧ инфицирует мегакариоциты, что означает, что ВИЧ сам по себе может привести к нехватке тромбоцитов. Также виновниками могут стать некоторые препараты против ВИЧ, которые повреждают красный костный мозг (например, некоторые нуклеозидные ингибиторы обратной транскриптазы). То же относится и к некоторым заболеваниям на стадии СПИДа (например, лимфоме).
Еще одна причина заключается в том, что иммунная система может вырабатывать антитела, которые направлены против здоровых тромбоцитов организма. Такое состояние называется тромбоцитопеническая пурпура (или геморрагическая пурпура). Такие антитела называются аутоантителами, а состояние — аутоиммунным, что значит, что организм вырабатывает антитела «против самого себя». Аутоантитела подают сигнал селезенке, которая уничтожает и удаляет тромбоциты из организма.
Нормальное количество тромбоцитов должно быть от 150 000 до 400 000 на миллилитр крови. При умеренной тромбоцитопении показания количество тромбоцитов 100-150 тысяч на миллилитр крови. Единственный верный способ диагностировать тромбоцитопению — определить уровень тромбоцитов в крови. Всем ВИЧ-инфицированным людям рекомендуется регулярно сдавать общий анализ крови, в состав которого входит определение уровня тромбоцитов. Общий анализ крови обычно делается раз в 3-6 месяцев вместе с анализом на иммунный статус (иммунограммой) и анализом на вирусную нагрузку (количество вируса в крови).
Геморрой – сопровождающее заболевание при ВИЧ
Стандартные практологические заболевания частый симптом иммунодефицита. Из-за мультибактериальных инфекций и вирусов формируются уплощенные края ануса и ВИЧ-ассоциированные узлы. Геморрой при ВИЧ диагностируют в трети случаев, венозные узлы в этом случае формируются по стандартной схеме, но клиническую картину усложняю присовокупление язв и угрозы инфицирования повреждений. В недалеком прошлом лечение геморроя хирургическим путем было связано с серьезным риском для жизни пациента. На данный момент геморройные узлы лечатся местными мазями, но хирургический подход должен быть приоритетным.
Цитомегаловирус при ВИЧ
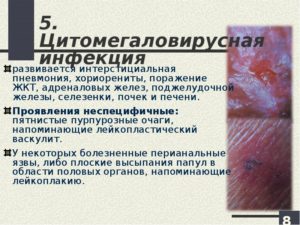 Цитомегаловирус – вирус семейства герпетических, который причисляются условно-безопасным симбиозом, которые проживают в организме человека. Цитомегаловирус и ВИЧ идут рука об руку, первый усугубляет течение второго. Ярко выраженная клиническая картина цитомегаловирусная инфекция с устойчивым снижением уровня клеток CD4-лимфоцитов менее 50 кл/мм, манифестная цмв-инфекция встречается у 42,7% пациентов с таким уровнем CD4. Для того, чтобы успешно лечить ЦВМ, происходит его ранняя диагностика, при падении количества лимфоцитов до показателя в 100 кл/мм больные должны проходить регулярное плановое обследование на наличие ДНК ЦМВ в крови. Срок повторного обследования пациента зависит от абсолютного количества CD4-лимфоцитов и титра ДНК ЦМВ. Зачастую протекание цитомегаловирус проходит без каких-либо симптомов и выявление его в крови больного происходит после специализированного теста. Как метод диагностики цитомегаловирусной инфекции используют ИФА (иммуноферментный анализ) – это метод лабораторной диагностики, основанный на реакции «антиген-антитело», который позволяет выявить вещества белковой природы (в том числе ферменты, вирусы, фрагменты бактерий и другие компоненты биологических жидкостей).
Цитомегаловирус – вирус семейства герпетических, который причисляются условно-безопасным симбиозом, которые проживают в организме человека. Цитомегаловирус и ВИЧ идут рука об руку, первый усугубляет течение второго. Ярко выраженная клиническая картина цитомегаловирусная инфекция с устойчивым снижением уровня клеток CD4-лимфоцитов менее 50 кл/мм, манифестная цмв-инфекция встречается у 42,7% пациентов с таким уровнем CD4. Для того, чтобы успешно лечить ЦВМ, происходит его ранняя диагностика, при падении количества лимфоцитов до показателя в 100 кл/мм больные должны проходить регулярное плановое обследование на наличие ДНК ЦМВ в крови. Срок повторного обследования пациента зависит от абсолютного количества CD4-лимфоцитов и титра ДНК ЦМВ. Зачастую протекание цитомегаловирус проходит без каких-либо симптомов и выявление его в крови больного происходит после специализированного теста. Как метод диагностики цитомегаловирусной инфекции используют ИФА (иммуноферментный анализ) – это метод лабораторной диагностики, основанный на реакции «антиген-антитело», который позволяет выявить вещества белковой природы (в том числе ферменты, вирусы, фрагменты бактерий и другие компоненты биологических жидкостей).
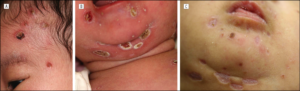 В лаборатории у пациента берут образец крови из вены, из которого в дальнейшем удаляют форменные элементы, затрудняющие проведение анализа. В некоторых других случаях для анализа используется спинномозговая жидкость, околоплодные воды, мазки слизистых оболочек и т.д. Наиболее часто осложнением цитомегаловирусом является цитомегалия – инфекционное заболевание, которое развивается при внутриутробном или интранатальном заражении ребенка цитомегаловирусом и характеризуется множественными пороками и поражениями внутренних органов.
В лаборатории у пациента берут образец крови из вены, из которого в дальнейшем удаляют форменные элементы, затрудняющие проведение анализа. В некоторых других случаях для анализа используется спинномозговая жидкость, околоплодные воды, мазки слизистых оболочек и т.д. Наиболее часто осложнением цитомегаловирусом является цитомегалия – инфекционное заболевание, которое развивается при внутриутробном или интранатальном заражении ребенка цитомегаловирусом и характеризуется множественными пороками и поражениями внутренних органов.
Заболевание часто протекает бессимптомно, при выраженной клинике основными симптомами являются поражения мозга (энцефалопатии, микроцефалия, гидроцефалия и др.), гепатит, пневмония, нефрит, сиалоаденит, патология органов зрения и слуха. Врожденная цитомегалия диагностируется методами ИФА и ПЦР, вирус обнаруживается в крови, моче, мазке из горла. Основа специфического лечения – антицитомегаловирусный иммуноглобулин.
Сахарный диабет и ВИЧ неразлучные спутники
Сахарный диабет заболевание вызванное расстройством работы эндокринной системы. Связь с иммунной системой не очевидна, но из-за роста продолжительности и качества жизни ВИЧ-инфицированных пациентов, повреждения от вируса распространяются и на эндокринную систему. Грубо говоря, подобный тандем не прослеживался до планомерного применения антиретровирусной терапии. Наиболее распространен диабет II типа, этим типом страдают примерно 50% больных, которые совмещают диабет и ВИЧ. Особенности лечения 2 типа – это совмещение диеты, физических нагрузок и медикаментозного комплекса, но возникает дилемма об умеренности применения терапии. Фактически комплексное лечение СПИД и истощение организма в следствии борьбы с вирусом приводит к сахарному диабету.
Панкреатит у ВИЧ-инфицированных
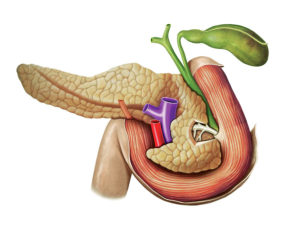 Заболевания желудочно-кишечного тракта у пациентов с иммунодефицитом протекают бессимптомно, лишь 5% пациентов жалуются на ярко выраженные болезни поджелудочной железы. Развитие панкреатита у ВИЧ-инфицированных может проходить независимо от основного заболевания или быть синдромом. Основным видом поражения органов ЖКТ является саркома Капоши или оппортунистическая инфекция. Но пожалуй самым главным фактором появление панкреатита является антиретровирусной терапии. Из-за токсичного действия препаратов функции органа нарушаются и наступает сложности в работе ЖКТ. Для предотвращение некроза тканей поджелудочной железы применяют поддерживающий комплекс препаратов.
Заболевания желудочно-кишечного тракта у пациентов с иммунодефицитом протекают бессимптомно, лишь 5% пациентов жалуются на ярко выраженные болезни поджелудочной железы. Развитие панкреатита у ВИЧ-инфицированных может проходить независимо от основного заболевания или быть синдромом. Основным видом поражения органов ЖКТ является саркома Капоши или оппортунистическая инфекция. Но пожалуй самым главным фактором появление панкреатита является антиретровирусной терапии. Из-за токсичного действия препаратов функции органа нарушаются и наступает сложности в работе ЖКТ. Для предотвращение некроза тканей поджелудочной железы применяют поддерживающий комплекс препаратов.
Выпадение волос у ВИЧ-инфицированных пациентов
Выпадение волосы на голове достаточно частый симптом ВИЧ-инфекции. Это происходит из-за дисфункции обменных процессом, которые переходят в липодистрофию и истощение. Алопеция поражают волосяную часть головы, бороду, зону усов. Иногда сочетаются с витилиго, возможно также полное облысение. Хорошим лечением трихологической проблемы при ВИЧ является антиретровирусной терапии. В процессе лечения большинство пациентов отмечают приостановление выпадения волос, частичное или полное восстановление волосяных покровов. Но алопеции возвращаются после отказа от приема лекарств, в данном случае важнейшим аспектом лечения является восстановление обменных процессов до максимально возможного уровня.
Волосистая лейкоплакия при ВИЧ
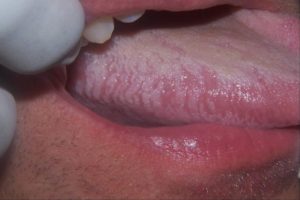 Волосистая лейкоплакия – болезнь поражающая слизистую рта, возбудителем является вирус Эпштейна-Барра, болезнь развивается на фоне иммуносупрессивных состояний. Подавление иммунной реакции вызывает размножение оппортунистические инфекции. У большинства пациентов болезнь проходит в бессимптомной форме и ее обнаружение происходит после посещения стоматолога. Данное сопряженное заболевание имеет волнообразную клиническую картину с затуханием и активизацией болезни. Волосатая лейкоплакия в очень запущенной стадии зачастую характеризует ВИЧ-инфекцию. Бессимптомное течение побуждает пациентов затягивать в обращением к врачу и причиной похода к стоматологу становится присоединение грибковых инфекций.
Волосистая лейкоплакия – болезнь поражающая слизистую рта, возбудителем является вирус Эпштейна-Барра, болезнь развивается на фоне иммуносупрессивных состояний. Подавление иммунной реакции вызывает размножение оппортунистические инфекции. У большинства пациентов болезнь проходит в бессимптомной форме и ее обнаружение происходит после посещения стоматолога. Данное сопряженное заболевание имеет волнообразную клиническую картину с затуханием и активизацией болезни. Волосатая лейкоплакия в очень запущенной стадии зачастую характеризует ВИЧ-инфекцию. Бессимптомное течение побуждает пациентов затягивать в обращением к врачу и причиной похода к стоматологу становится присоединение грибковых инфекций.
Ветряная оспа и ее диагностирование у ВИЧ-инфицированных
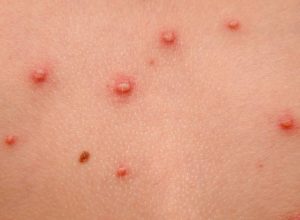 Заболевание ветряной оспой вызывает вирус Varicella-zoster, присутствие стойкого иммунитета позволяет сформировать антитела и подавить заболевание. Но на фоне подавленной защитной функции организма происходит тяжелое течение ветрянки у взрослых пациентов. Наиболее частым осложнением при заражении вирусом ветряной оспы является рецидивирующий характер заболевания, затяжное течение, сложная клиническая картина с множественным риском осложнений. Больные ВИЧ-инфекцией остаюсь заразными намного дольше, по сравнению с пациентами с гуморальным иммунитетом.
Заболевание ветряной оспой вызывает вирус Varicella-zoster, присутствие стойкого иммунитета позволяет сформировать антитела и подавить заболевание. Но на фоне подавленной защитной функции организма происходит тяжелое течение ветрянки у взрослых пациентов. Наиболее частым осложнением при заражении вирусом ветряной оспы является рецидивирующий характер заболевания, затяжное течение, сложная клиническая картина с множественным риском осложнений. Больные ВИЧ-инфекцией остаюсь заразными намного дольше, по сравнению с пациентами с гуморальным иммунитетом.
Влияние ВИЧ-инфекции на функционирование желудочно-кишечного тракта
 Как и все органы, желудочно-кишечный тракт подвержен влиянию ВИЧ-инфекции. Основными признаками поражение тканей и органов связных с пищеварением является метеоризм и диарея. Эти латентные признаки в комплексе с общим ослаблением организма и субфебрильным повышением температуры служат индикаторами заражения вирусом иммунодефицита. ЖКТ при инфицировании значительно страдает из-за наличия неактивной патогенной флоры на слизистых. Желудочно-кишечный тракт это комплекс из органов и желез, которые обеспечивают переработку еды, очень чувствительный к внешним воздействиям. Первым на снижение иммунитета реагирует кишечник, болевые ощущения, диарея, повышенное газообразование указывает на размножение болезнетворных бактерий. При обращении к врачу выписывают комплекс из ферментсодержащих, противовирусных и бифидобактериальных препаратов. Терапия при вздутие живота направлена на восстановление защитной микрофлоры и подавлении болезнетворных бактерий. К опасности заражения присовокупляется изменение тканей слизистой оболочки желудочно-кишечного тракта в которых происходит перерождение клеток и замена рыхлой обменной ткани на плотную рубцовую. Подобное изменение затрагивает и желудок, что негативно влияет на этап всасывания микроэлементов в кровь и ухудшение метаболических процессов. Также не редок сильный болевой синдром в области желудка и поджелудочной железы. Пить таблетки при болях в желудке следует по схеме прописанной врачом, но количество препаратов может быть большим. Эта особенность вызвана попыткой восстановить метаболическую функцию ЖКТ, потому что ухудшение работы желудка ведет к ухудшению уровня жизни больного.
Как и все органы, желудочно-кишечный тракт подвержен влиянию ВИЧ-инфекции. Основными признаками поражение тканей и органов связных с пищеварением является метеоризм и диарея. Эти латентные признаки в комплексе с общим ослаблением организма и субфебрильным повышением температуры служат индикаторами заражения вирусом иммунодефицита. ЖКТ при инфицировании значительно страдает из-за наличия неактивной патогенной флоры на слизистых. Желудочно-кишечный тракт это комплекс из органов и желез, которые обеспечивают переработку еды, очень чувствительный к внешним воздействиям. Первым на снижение иммунитета реагирует кишечник, болевые ощущения, диарея, повышенное газообразование указывает на размножение болезнетворных бактерий. При обращении к врачу выписывают комплекс из ферментсодержащих, противовирусных и бифидобактериальных препаратов. Терапия при вздутие живота направлена на восстановление защитной микрофлоры и подавлении болезнетворных бактерий. К опасности заражения присовокупляется изменение тканей слизистой оболочки желудочно-кишечного тракта в которых происходит перерождение клеток и замена рыхлой обменной ткани на плотную рубцовую. Подобное изменение затрагивает и желудок, что негативно влияет на этап всасывания микроэлементов в кровь и ухудшение метаболических процессов. Также не редок сильный болевой синдром в области желудка и поджелудочной железы. Пить таблетки при болях в желудке следует по схеме прописанной врачом, но количество препаратов может быть большим. Эта особенность вызвана попыткой восстановить метаболическую функцию ЖКТ, потому что ухудшение работы желудка ведет к ухудшению уровня жизни больного.
Инфекционный мононуклеоз
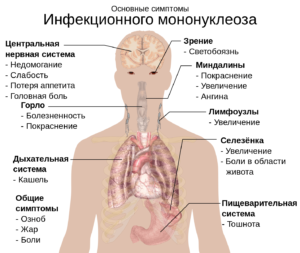 Инфекционный мононуклеоз – острое вирусное заболевание, индикаторное заболевание при поражении ВИЧ инфекцией. Характеризуется генерализированным течением поражением многих систем органов человека. Наиболее сильное влияние инфекционный мононуклеоз при иммунодефиците оказывает на лимфоток, печень и селезенку. Заражение происходит аэрозольным путем и характеризуется сложным течением с множеством осложнений. Прогноз клинической картины и течения инфекции умеренно-негативный, так как активизация возбудителя происходит на поздних стадиях ВИЧ. Отличие мононуклеоза при подавлении иммунитета – это присовокупление бактериальных инфекций стафилококковой и стрептококковой природы.
Инфекционный мононуклеоз – острое вирусное заболевание, индикаторное заболевание при поражении ВИЧ инфекцией. Характеризуется генерализированным течением поражением многих систем органов человека. Наиболее сильное влияние инфекционный мононуклеоз при иммунодефиците оказывает на лимфоток, печень и селезенку. Заражение происходит аэрозольным путем и характеризуется сложным течением с множеством осложнений. Прогноз клинической картины и течения инфекции умеренно-негативный, так как активизация возбудителя происходит на поздних стадиях ВИЧ. Отличие мононуклеоза при подавлении иммунитета – это присовокупление бактериальных инфекций стафилококковой и стрептококковой природы.
ВИЧ-ассоциированная нефропатия
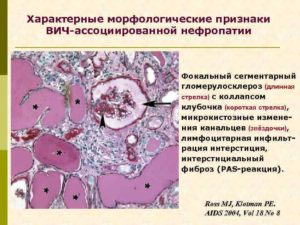 ВИЧ-ассоциированная нефропатия – труднейшее сопровождающее осложнение при иммунодефиците. Поражение почек при ВИЧ имеет разнообразное течение, в самых сложных случаях приводит к хроническому поражению и необходимости проводить заместительную почечную терапию. При начальной стадии синдрома приобретенного иммунодефицита нефропатия протекает бессимптомно, возможным ненадежным признаком для диагностирования является медленное заживление ран и ссадин. На более поздних стадиях заболевания форма проявлений ассоциированной нефропатии становится высокоактивной, включая в себя инфицирование почечных тканей и как следствие увеличение полости и размера органа.
ВИЧ-ассоциированная нефропатия – труднейшее сопровождающее осложнение при иммунодефиците. Поражение почек при ВИЧ имеет разнообразное течение, в самых сложных случаях приводит к хроническому поражению и необходимости проводить заместительную почечную терапию. При начальной стадии синдрома приобретенного иммунодефицита нефропатия протекает бессимптомно, возможным ненадежным признаком для диагностирования является медленное заживление ран и ссадин. На более поздних стадиях заболевания форма проявлений ассоциированной нефропатии становится высокоактивной, включая в себя инфицирование почечных тканей и как следствие увеличение полости и размера органа.
Цирроз печени, как осложнение при ВИЧ-инфекции
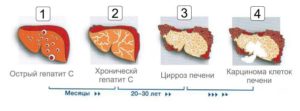 К сожалению срок жизни при циррозе печени не велик, статистика свидетельствует, что от 44% до 62% больниц с диагностированным ассоциированным циррозом печени умирают в течении 2 лет, после первого обращения. Подобный неутешительный факт вытекает из патогенеза заболевания при циррозе рабочая ткань печени заменяются рубцовой, увеличивается размер органа, снижается функциональность системы и присоединяются воспалительные процессы. Но при СПИДе влияние на печень оказывает размножение патогенной флоры в полости органа и очаги воспаления заражаются бактериями. Процесс рубцевания печени необратим и присоединение осложнения приводит к летальном у исходу.
К сожалению срок жизни при циррозе печени не велик, статистика свидетельствует, что от 44% до 62% больниц с диагностированным ассоциированным циррозом печени умирают в течении 2 лет, после первого обращения. Подобный неутешительный факт вытекает из патогенеза заболевания при циррозе рабочая ткань печени заменяются рубцовой, увеличивается размер органа, снижается функциональность системы и присоединяются воспалительные процессы. Но при СПИДе влияние на печень оказывает размножение патогенной флоры в полости органа и очаги воспаления заражаются бактериями. Процесс рубцевания печени необратим и присоединение осложнения приводит к летальном у исходу.
Поражения кожи при ВИЧ
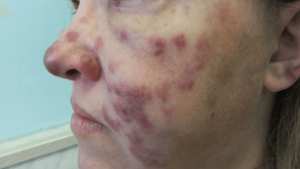 Разнообразные поражения кожи при ВИЧ сопутствуют общей клинической картине заболевания, из-за постоянного риска повреждения кожных покровов. Инфекции кожа вызываются простейшими, бактериями, грибами и вирусами, течение большинства болезней эпизодическое и при восстановлении уровня CD4-клеток происходит ремиссия. Инфицирование кожи проявляется дерматитом, например себорейный дерматит провоцируется разрастанием очагов грибка. Бесконтрольное размножение простейшего ничего не сдерживает и очаги мигрируют с волосяной части головы на лицо, грудь и в паховую область. Дерматит проявляется зудом, перхотью, шелушением. Сосудистые поражения кожных покровов вытекают из поверхностных повреждений эпидермиса. Кожное инфицирование имеет разную природу и перекликает в злокачественные образования. Лечение высыпаний и дерматитов имеет медикаментозный характер, но некоторые виды поражений требует оперативных вмешательств.
Разнообразные поражения кожи при ВИЧ сопутствуют общей клинической картине заболевания, из-за постоянного риска повреждения кожных покровов. Инфекции кожа вызываются простейшими, бактериями, грибами и вирусами, течение большинства болезней эпизодическое и при восстановлении уровня CD4-клеток происходит ремиссия. Инфицирование кожи проявляется дерматитом, например себорейный дерматит провоцируется разрастанием очагов грибка. Бесконтрольное размножение простейшего ничего не сдерживает и очаги мигрируют с волосяной части головы на лицо, грудь и в паховую область. Дерматит проявляется зудом, перхотью, шелушением. Сосудистые поражения кожных покровов вытекают из поверхностных повреждений эпидермиса. Кожное инфицирование имеет разную природу и перекликает в злокачественные образования. Лечение высыпаний и дерматитов имеет медикаментозный характер, но некоторые виды поражений требует оперативных вмешательств.
Контагиозный моллюск
 Одним из вирусных заболеваний поражающих кожные покровы при сниженном иммунитете является контагиозный моллюск. Это заболевание характеризуется появлением папул разнообразного размера, при повреждении из папулы выделяется белесая жидкость. Контагиозный моллюск является оппортунистической инфекцией и сопровождает ВИЧ. Заражение происходит контактным путем и при нормальном иммунитете излечение происходит самостоятельно. Но в случае со ВИЧ-инфицированными больными применяют оперативное лечение – криодеструкция, электрокоагуляция, иссечение. Сама по себе инфекция не приводит к непоправимым последствиям, но в случае присоединения инфекции грибковой или бактериальной природы, вынуждает проводить серьезное лечение.
Одним из вирусных заболеваний поражающих кожные покровы при сниженном иммунитете является контагиозный моллюск. Это заболевание характеризуется появлением папул разнообразного размера, при повреждении из папулы выделяется белесая жидкость. Контагиозный моллюск является оппортунистической инфекцией и сопровождает ВИЧ. Заражение происходит контактным путем и при нормальном иммунитете излечение происходит самостоятельно. Но в случае со ВИЧ-инфицированными больными применяют оперативное лечение – криодеструкция, электрокоагуляция, иссечение. Сама по себе инфекция не приводит к непоправимым последствиям, но в случае присоединения инфекции грибковой или бактериальной природы, вынуждает проводить серьезное лечение.
Фурункулез при ВИЧ
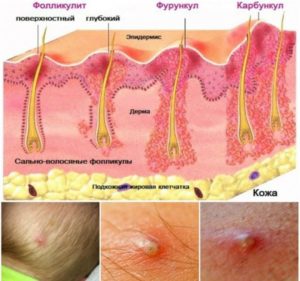 Фурункулез – хроническое кожное заболевание, характеризующееся появлением на коже гнойничковых очагов. Возбудителями болезни выступают бактерии из семейства стафилококков, стрептококков и гонококков. Первоочередной причиной, которая вызывает активизацию бактерий является снижение иммунитета и травмирование кожи. При ВИЧ-инфекции фурункулы возникают периодически, даже несмотря на постоянный прием антиретровирусная терапия. Для лечения фурункулеза применяют комплексное лечение, которое состоит из антибиотиков и противовирусных препаратов. Но при повторном травмировании кожи или снижении защитной функции фурункулез возвращается.
Фурункулез – хроническое кожное заболевание, характеризующееся появлением на коже гнойничковых очагов. Возбудителями болезни выступают бактерии из семейства стафилококков, стрептококков и гонококков. Первоочередной причиной, которая вызывает активизацию бактерий является снижение иммунитета и травмирование кожи. При ВИЧ-инфекции фурункулы возникают периодически, даже несмотря на постоянный прием антиретровирусная терапия. Для лечения фурункулеза применяют комплексное лечение, которое состоит из антибиотиков и противовирусных препаратов. Но при повторном травмировании кожи или снижении защитной функции фурункулез возвращается.
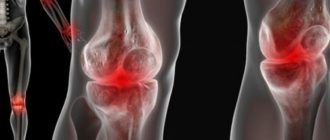
Заболевания суставов и мышц
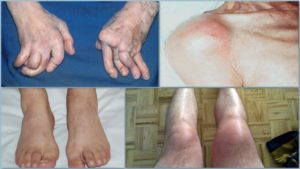 Ревматоидные проявления у ВИЧ-инфицированных пациентов ассоциируется с артритами. Само заболевание имеет разную природу, характеризуется воспалением суставов в следствии вирусного поражения соединительных тканей. Суставы и мышцы поражаются псориазом и реактивным артритом, имеющим разнообразную природу и к сожалению имеет неутешительны прогноз. Диагностика артритов происходит на поздних стадиях СПИДа и лечение сводится к снятию болевых ощущений и ситуативному купирование восхвалений. В коленях болят суставы, это одним из самых ярких симптомов ревматизма, но часто им не придают значения списывая на повышение температуры тела или другие ассоциированные инфекции.
Ревматоидные проявления у ВИЧ-инфицированных пациентов ассоциируется с артритами. Само заболевание имеет разную природу, характеризуется воспалением суставов в следствии вирусного поражения соединительных тканей. Суставы и мышцы поражаются псориазом и реактивным артритом, имеющим разнообразную природу и к сожалению имеет неутешительны прогноз. Диагностика артритов происходит на поздних стадиях СПИДа и лечение сводится к снятию болевых ощущений и ситуативному купирование восхвалений. В коленях болят суставы, это одним из самых ярких симптомов ревматизма, но часто им не придают значения списывая на повышение температуры тела или другие ассоциированные инфекции.
Вирус Эпштейна-Барра при ВИЧ-инфицировании
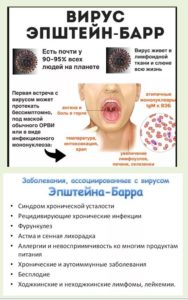 К заболеванием, которые связаны с вирусом Эпштейна-Барра относится инфекционный мононуклеоз, лимфома Беркитта, первичная В-клеточная лимфома ЦНС, назофарингеальная карцинома. Вирус Эпштейна-Барра вызывает поражение лимфатической системы, большинство болезней вызванные с ВЭБ классифицируются, как неходжкинские лимфомы. Нахождение в крови ВЭБ провоцирует не только острые вирусные инфекции, но и провоцирует развитие злокачественных образование. Лабораторный анализ ПЦР показывает барр вирус в крови больного, примерно 93% население планеты заражено ВЭБ, но вирус считается условно-безопасным, так как может находится на стадии репликации прижизненно. Генерализированное воздействие вируса на все органы человек делает его одним из самых опасных сопровождающих инфекции.
К заболеванием, которые связаны с вирусом Эпштейна-Барра относится инфекционный мононуклеоз, лимфома Беркитта, первичная В-клеточная лимфома ЦНС, назофарингеальная карцинома. Вирус Эпштейна-Барра вызывает поражение лимфатической системы, большинство болезней вызванные с ВЭБ классифицируются, как неходжкинские лимфомы. Нахождение в крови ВЭБ провоцирует не только острые вирусные инфекции, но и провоцирует развитие злокачественных образование. Лабораторный анализ ПЦР показывает барр вирус в крови больного, примерно 93% население планеты заражено ВЭБ, но вирус считается условно-безопасным, так как может находится на стадии репликации прижизненно. Генерализированное воздействие вируса на все органы человек делает его одним из самых опасных сопровождающих инфекции.
Гайморит при ВИЧ
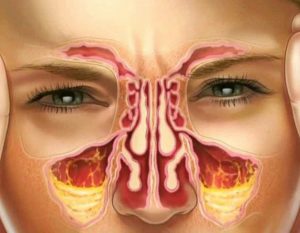 Среди ассоциативных инфекций встречаются поражение ЛОР-органов. Воспалительные процессы происходят на слизистых придаточных пазух носа. По причин присовокупления к ВИЧ-инфекции грибковые, вирусные, бактериальные вторичные инфекции, клинические проявления заболевания очень разнообразны, среди них встречается гайморит. Многие пациенты путают его симптомы с проявлением других ассоциирующихся заболеваний и запускают заболевание до тяжелого течения. При своевременном обращении, прогноз для лечащего гайморит больного удовлетворительный. Но стоит помнить, что рецидивы для ЛОР-заболеваний не редки.
Среди ассоциативных инфекций встречаются поражение ЛОР-органов. Воспалительные процессы происходят на слизистых придаточных пазух носа. По причин присовокупления к ВИЧ-инфекции грибковые, вирусные, бактериальные вторичные инфекции, клинические проявления заболевания очень разнообразны, среди них встречается гайморит. Многие пациенты путают его симптомы с проявлением других ассоциирующихся заболеваний и запускают заболевание до тяжелого течения. При своевременном обращении, прогноз для лечащего гайморит больного удовлетворительный. Но стоит помнить, что рецидивы для ЛОР-заболеваний не редки.
Лейкоплакия, как оппортунистическое заболевание при ВИЧ
Заболевание локализуется на слизистых оболочках и перерождает эпителиальные клетки покровов. Факторами, которые влиять на развитие болезни являются внешние раздражители. Лейкоплакия встречается практически на всех органах, которые покрыты слизистой – рот, язык, половые органы. Болезнь появляется при ВИЧ в следствии нарушения обменных процессов и инфицирования слизистых сторонними бактериями. В данном случае микрофлора слизистых служит антагонистом и является усугубляющим фактором, который негативно влияет на течение болезни.
Энцефалит при ВИЧ
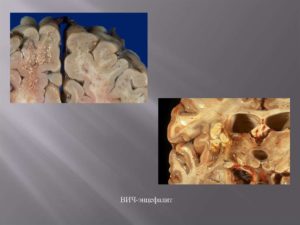 Центральная нервная система сильно страдает от поражения ВИЧ-инфекцией, на стадии 3В (СПИД) отклонения в ее работе выявлено у 60% больных.
Центральная нервная система сильно страдает от поражения ВИЧ-инфекцией, на стадии 3В (СПИД) отклонения в ее работе выявлено у 60% больных.
Среди пациентов, имевших патологию ЦНС, в 27. 9 % случаев было диагностировано цитомегаловирусное поражение головного мозга или спинного мозга (энцефалит – 23 больных, энцефаломиелит – 2, миелит – 4), в 22.1% – церебральный токсоплазмоз, 8.7 % – туберкулезный менингоэнцефалит, 6.7 % – опухоли головного мозга, 4.8 % – криптококковый менингоэнцефалит, 4.8 % – ОНМК, 3.8 % – герпетический энцефалит, 3.8 % менингоэнцефалит, обусловленный C. albicans, 2.9 % – менинговаскулярный сифилис. Подострый ВИЧ-энцефалит был выявлен у 4.8 % больных. В ряде случаев имело место сочетанная патология ЦНС. У 12.5 % пациентов этиология поражения нервной системы осталась не установленной.
В большинстве случаев диагноз цитомегаловирусного, токсоплазменного, туберкулезного, грибкового энцефалитов устанавливали прижизненно. В случае наступления летального исхода данные этиологические диагнозы были подтверждены посмертными исследованиями. В тоже время, ВИЧ-энцефалит, имевший место у 5 больных, только у одного человека был выявлен при жизни. Лишь у 4 из 7 пациентов с клиническим диагнозом «опухоль головного мозга», наличие злокачественного новообразования было подтверждено посмертно.
Более половины больных ВИЧ-инфекцией на стадии 3В (СПИД) имели поражение центральной нервной системы. В 50% случаев патология ЦНС была обусловлена ЦМВ-энцефалитом и/или церебральным токсоплазмозом. Наиболее трудной клинической задачей является своевременная диагностика ВИЧ-энцефалита. При проведении компьютерного томографического исследования у ВИЧ-инфицированного больного и выявлении объемного образования головного мозга с зоной перифокального отека следует проводить дифференциальный диагноз, прежде всего, между опухолью головного мозга и церебральным токсоплазмозом.