Отдельные виды хламидий могут вызывать не только типичное поражение репродуктивных органов, но и специфические болезни. Одним из них является венерическая лимфогранулема – заболевание, которое протекает с преимущественным поражением лимфатической системы.
Она имеет неспецифические признаки в начале, но быстро прогрессирует и вызывает значительные осложнения. Болезнь имеет эпидемиологическую и медицинскую значимость: она склонна к быстрому распространению среди населения, что связано с низкой информированностью о симптоматике заболевания. Недуг требует проведения точной диагностики и рациональной фармакотерапии.
Источники заражения
 Для развития заболевания необходимо только одно условие: контакт с инфицированным человеком. Это может быть человек с латентными формами заболевания или же с яркой клинической симптоматикой. Хламидийная лимфогранулема в 95% случаев у женщин и у мужчин возникает в результате сексуального контакта, поэтому паховый лимфогранулематоз относят к половым инфекциям.
Для развития заболевания необходимо только одно условие: контакт с инфицированным человеком. Это может быть человек с латентными формами заболевания или же с яркой клинической симптоматикой. Хламидийная лимфогранулема в 95% случаев у женщин и у мужчин возникает в результате сексуального контакта, поэтому паховый лимфогранулематоз относят к половым инфекциям.
В остальных 5% случаев венерический лимфогранулематоз возникает при контакте повреждённых кожно-эпителиальных покровов с инфекционным возбудителем. Инфекционный агент не теряет своей вирулентности во внешней среде в течение 3 часов. Инфицирование может произойти после посещения общественных бань и саун, при использовании чужих средств гигиены.
Симптомы
Симптоматика болезни развивается только по истечении периода инкубации, который может длиться от 1 недели до 45 суток. В это время возбудитель проникает от входных ворот до лимфатической системы, оседает там и начинает размножаться. Уже в латентном периоде больной является опасным и способен заразить окружающих.
Продолжительность скрытого периода зависит от нескольких факторов:
- от вирулентности возбудителя;
- от местных факторов защиты;
- от общей иммунной активности организма.
 В первое время паховый лимфогранулематоз не имеет специфической симптоматической картины. Его сложно заподозрить, а выявить можно только при проведении инструментально-лабораторных исследований. Примерно через 50 дней после инфицирования начинается яркая клиническая картина, включающая симптомы поражения лимфатической системы и синдром общей интоксикацией в ответ на инвазию патогена.
В первое время паховый лимфогранулематоз не имеет специфической симптоматической картины. Его сложно заподозрить, а выявить можно только при проведении инструментально-лабораторных исследований. Примерно через 50 дней после инфицирования начинается яркая клиническая картина, включающая симптомы поражения лимфатической системы и синдром общей интоксикацией в ответ на инвазию патогена.
Венерический лимфогранулематоз манифестирует с поражения одного лимфоузла, затем распространяется на всю ближайшую группу. Такое состояние называется регионарной лимфаденопатией. В 98% случаев поражаются паховые, ректальные и параректальные узлы. Вслед за лимфаденопатией развиваются симптомы общей интоксикации в виде диффузной головной боли, субфебрильной температуры, которая может впоследствии достигать фебрильных цифр и мышечно-суставных болей.
Первая стадия
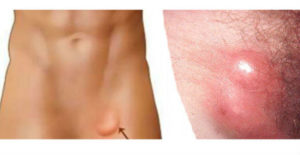
Начальная фаза инфекционного процесса характеризуется только кожными проявлениями в виде небольшой гиперемии или изъязвления вместе входных ворот. Сначала образуется небольшая безболезненная папула или пузырек. В некоторых случаях кожный элемент оставляет небольшую эрозию, которая может доставлять дискомфорт, но быстро заживает, не оставляя следа. Локализация этих кожных проявлений бывает в области гениталий: мошонка или половой член у мужчин, вульва, стенки влагалища или слизистая цервикального канала у женщин. В 15% случаев возможно появление патологического отделяемого различного характера из половых путей. В конце первой фазы начинается воспалительная реакция в лимфатических узлах.
Вторая стадия
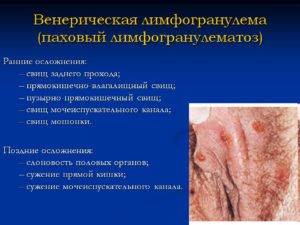
Эта стадия начинается через 55-60 дней. Ее симптоматика определяется яркой воспалительной реакцией в лимфоузлах. Они медленно увеличиваются в размерах и становится резко болезненными, а кожа над их поверхностью становится горячей и синюшно-красной. При пальпации узла определяется плотноэластическое образование, склонное к слиянию с окружающими тканями. Кроме того, маленькие воспаленные узелки могут сливаться, образуя крупные конгломераты – бубоны. По мере прогрессирования болезни бубоны самостоятельно вскрываются и изливаются наружу большим количеством гноя. При хронизации заболевания в узлах образуются фистулы, имеющие сообщение с окружающей средой и постоянно выделяющие гноеродную массу.
Третья стадия
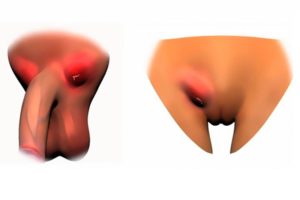 Третья стадия зависит от своевременности лечебно-диагностических мероприятий и может протекать в 3-х клинических вариантах:
Третья стадия зависит от своевременности лечебно-диагностических мероприятий и может протекать в 3-х клинических вариантах:
- реконвалесценция без каких-либо осложнений;
- выздоровление с наличием осложнений со стороны лимфатической или репродуктивной системы;
- хронизация и персистенция хламидийной инфекции в лимфоузлах с образованием фистул.
В большинстве случаев третичный венерический лимфогранулематоз характеризуется нарушением адекватного лимфообращения и развитием стаза лимфы. Это приводит не только к дисфункции органов малого таза, но к развитию спайкообразованию и сужению естественных физиологических отверстий: уретры или влагалища. При поражении прямой кишки нередко развивается проктит или парапроктит.
Диагностика
 Диагностические мероприятия направлены на выявление инфекционного агента. Большое значение имеет анамнез заболевания. Особенно обращают внимание на эпидемиологический анамнез и поездки в зарубежные страны. Хламидийная лимфогранулема – это венерическая патология, поэтому уместен вопрос о половой жизни пациента. Диагноз устанавливается только после выявления самого возбудителя, его антигенов или антител в организме человека.
Диагностические мероприятия направлены на выявление инфекционного агента. Большое значение имеет анамнез заболевания. Особенно обращают внимание на эпидемиологический анамнез и поездки в зарубежные страны. Хламидийная лимфогранулема – это венерическая патология, поэтому уместен вопрос о половой жизни пациента. Диагноз устанавливается только после выявления самого возбудителя, его антигенов или антител в организме человека.
Для этого используются следующие методы:
- общий мазок на микробоценоз влагалища или уретры;
- серологические реакции для выявления антител к возбудителю или антигенов возбудителя;
- метод полимеразной цепной реакции или метод двойной гибридизации.
Общий мазок является ориентировочным методом, потому что хламидийного патогена не всегда можно выявить в препарате. Серологические анализы позволяют выявить не только болезнь, но и определите ее стадию исходя из концентрации антител к возбудителю в организме.
При выявлении антител класса иммуноглобулин М инфекционный процесс возник не более чем 14 дней назад, а иммуноглобулинов типа G – хламидия персистирует в организме более 2 недель. Хламидия имеет слабую иммуногенность, поэтому ее идентификация при помощи серодиагностики возможна не всегда.
Наиболее точная диагностика заболевания заключается в использовании генно-молекулярных методов исследования. Полимеразная цепная реакция позволяет выявить даже минимальную концентрацию генетического материала хламидии трахоматис, позволяя установить паховый лимфогранулематоз на любой стадии.
Методы лечения
 Паховый лимфогранулематоз подразумевает лечение сразу после установления диагноза. Это позволит предупредить возможные осложнения и прогрессирование недуга. Венерический лимфогранулематоз лечат комплексной методикой, влияющей на возбудителя и на иммунную сопротивляемость пациента.
Паховый лимфогранулематоз подразумевает лечение сразу после установления диагноза. Это позволит предупредить возможные осложнения и прогрессирование недуга. Венерический лимфогранулематоз лечат комплексной методикой, влияющей на возбудителя и на иммунную сопротивляемость пациента.
Фармакотерапия заключается в проведении массивной антибиотикотерапии продолжительностью не менее 10 дней. Вместе с антибактериальными лекарственными средствами используют местные медикаментозные формы: мази, крема, вагинальные и ректальные суппозитории. Иммуномодулирующая терапия направлена на повышение резистентности к хламидийной инфекции, что позволяет быстро элиминировать патоген из организма.
Паховый лимфогранулематоз лечится в домашних условиях. Но если состояние пациента тяжёлое, то возможно стационарное лечение. В этом случае лекарства вводят внутримышечно или внутривенно для достижения более быстрого эффекта. Инъекционные формы препарата обладают большей биодоступностью и быстро убивают хламидию. Средняя продолжительность терапии заболевания составляет около 17 дней.
Если воспаление лимфатических узлов достигло тяжелой стадии, то консервативные методы дополняют инвазивным лечением. Она заключается в пункции пораженных узлов и аспирации гнойно-кровянистого отделяемого. При повторяющемся нагноении пункцию проводят через каждые 3-4 дня до момента полного выздоровления от хламидийной лимфогранулемы.
Антибиотики и схемы применения
 Схема антибиотикотерапии определяется только лечащим врачом на основании состояния пациента и стадии болезни. При неосложненных формах паховый лимфогранулематоз лечат таблетированными формами антимикробных лекарств.
Схема антибиотикотерапии определяется только лечащим врачом на основании состояния пациента и стадии болезни. При неосложненных формах паховый лимфогранулематоз лечат таблетированными формами антимикробных лекарств.
Препаратами выбора являются медикаменты из группы макролидов (Эритромицин, Джозамицин, Рокситромицин, Кларитромицин) или Доксициклин. Чаще в клинической практике назначают Эритромицин от 2 до 4 раз в день продолжительностью не мене 2-х недель. Стандартная дозировка Эритромицина составляет полграмма (500 мг), но доза может корректироваться по усмотрению лечащего врача. Доксициклин назначают реже из-за большого количества противопоказаний к использованию лекарства.
Хламидийная лимфатическая гранулема успешно лечится стандартными схемами противомикробных медикаментов. Но при отсутствии эффекта от традиционной антибиотикотерапии возможно использование других фармакологических групп: цефалоспоринов, защищенных пенициллинов, фторхинолонов и антибиотиков резерва.
Хламидийная лимфогранулема – это венерическая инфекция, поэтому лечению подвергаются оба половых партнера. После завершения курса антибиотикотерапии рекомендуется повторный лабораторный контроль излеченности.
Осложнения
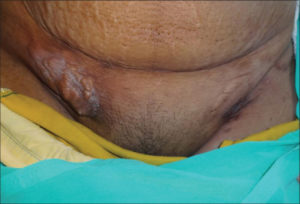 Хламидийная лимфогранулема в случае отсутствия адекватной медикаментозной терапии имеет множество осложнений как местного, так и общего характера. К местным инфекционным осложнениям относится распространение инфекционного агента по лимфатической системе. Системные осложнения развиваются после того, как возбудитель покидает лимфатическую систему и попадает в кровеносное русло. Он разносится вместе с кровотоком по всем органам и системам органов.
Хламидийная лимфогранулема в случае отсутствия адекватной медикаментозной терапии имеет множество осложнений как местного, так и общего характера. К местным инфекционным осложнениям относится распространение инфекционного агента по лимфатической системе. Системные осложнения развиваются после того, как возбудитель покидает лимфатическую систему и попадает в кровеносное русло. Он разносится вместе с кровотоком по всем органам и системам органов.
К местным осложнениям относят прогрессирование поражения лимфатической системы. Структура лимфатических узлов становится плотной, что мешает нормальному дренажу лимфы. Образуются множественные фиброзные разрастания, рубцовые изменения и стриктуры. Нарушение нормального лимфооттока приводит к лимфостазу, а при прогрессировании состояния развивается слоновость половых органов. Такое патологическое состояние чаще встречается у женщин. У них поражаются большие и малые полове губы. У представителей сильного пола лимфостаз поражает преимущественно мошонку.
Постоянная воспалительная реакция в репродуктивной системе приводит к разрастанию фиброзной ткани с образованием рубцовых стриктур, которые мешают проходимости половых органов. Так, во влагалище могут образоваться соединительнотканные перегородки, приводящие приводит к стриктуре влагалища.
У многих пациентов возникает реактивный артрит, характеризующийся поражением больших суставов (коленных, голеностопных). Такой артрит имеет серьезные последствия так: значительно изменяется конфигурация сустава и может наступить инвалидность. Вместе с реактивным артритом может возникать поражение конъюнктивы – конъюнктивит. Вторым по распространенности заболеванием является интерстициальная пневмония с тяжёлой дыхательной недостаточностью.
Часто развивается поражение сердца с вовлечением в инфекционный процесс его мышечной оболочки – миокардит, протекающий с тяжелыми нарушениями сердечного ритма и сердечной недостаточностью. При проникновении патогена в мозговые оболочки и вещество головного мозга возникает менингит или менингоэнцефалит. Наиболее грозным осложнением становится сепсис – патологическое состояние, при котором хламидийный возбудитель постоянно находится в системном кровотоке. Сепсис быстро прогрессирует и, оставаясь без лечения, приводит к полиорганной недостаточности и инфекционно-токсическому шоку.
Профилактика
Основной эпидемиологической целью является выявление инфекционных больных. На это направлено большинство профилактических мероприятий, включающих в себя различные скрининговые программы для выявления штаммов патогенной хламидии. Своевременная идентификация носителей и их комплексное лечение позволит предотвратить распространение венерологической болезни по всему миру.
Решающее значение в распространении инфекции имеет повышение уровня самосознания и полового образования. Индивидуальная профилактика подразумевает отказ от незащищённых сексуальных контактов. Паховая лимфогранулема имеет высокую контагиозность.
Именно поэтому при наличии половой связи без барьерных методов контрацепции следует обратиться к доктору для получения индивидуальной программы экстренной медикаментозной профилактики. Профилактические меры возникновения болезни у контактных лиц заключается в проведении антибиотикотерапии по стандартной схеме.