Больше 80% людей носители или заражены ВПЧ (вирус папилломы человека). Молодые девушки и женщины не догадываются, что у них уже есть кондиломы во влагалище.
Новообразования длительное время не беспокоят женщину и не проявляются внешне. Активизируются в определённых условиях – стресс, приём лекарств, ослабленный иммунитет, нарушение гормонального фона.
Если ВПЧ не лечить, образования разрастаются, превращаясь в язвочки.
Что такое кондиломы во влагалище и их виды
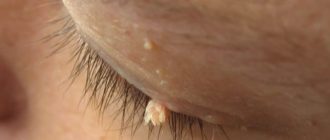
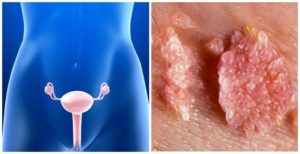
Новообразования – это следствие воспалительного процесса или вирусной инфекции, возникают на слизистых и коже. Внешне выглядят как сосочки или наросты, розового или кремового цвета и образуются из-за разрастания эпителия. Эти выросты ещё называют генитальными бородавками. Появляются на внутренних стенках влагалища, у входа на половых губах, в мочевом канале и пузыре.
Заражение ВПЧ происходит тремя способами:
– половой путь;
– бытовой способ;
– во время родов мать может заразить ребёнка.
Наиболее распространённый способ – половой. Заражение происходит не только при незащищённом сексе. Кондиломы, находящиеся на половых губах и во входе во влагалище, местах, которые не защищаются средствами контрацепции, также передаются половому партнёру. При бытовом способе заражение происходит при использовании средств личной гигиены заболевшего человека (мочалки, бельё, полотенце).
Причины возникновения следующие:
- Слабый иммунитет или его резкое падение в результате заболеваний половой системы;
- Заболевания щитовидной железы и нарушение гормонального фона;
- Ранняя половая жизнь;
- Беспорядочные незащищённые сексуальные связи;
- Регулярные контакты с заболевшим партнёром или вирусоносителем;
- Несоблюдение правил гигиены;
- Обострение воспалительных процессов в мочеполовой системе;
- Инфекции, передающиеся половым путём и венерические заболевания;
- Травмы влагалища в результате операций, во время интимной связи, хирургического вмешательства, натирания одеждой или бельем;
- Стрессы, эмоциональные перегрузки, нервные потрясения;
- Голодание или диеты, отсутствие полноценного питания;
- Нарушение обмена веществ;
- Переохлаждение;
- Авитаминоз;
- Прием антибиотиков или лекарственных средств, снижающих иммунитет продолжительное время;
- Беременность, период лактации или климакс;
- Вредные привычки и злоупотребление алкоголем.
Важно помнить, что ВПЧ может дремать в организме и не проявлять себя никак, но заразить партнёра всё равно можно!
По размеру кондиломы влагалища различные. Мелкие невозможно увидеть невооружённым глазом. Большое количество кондилом, расположенных в одном месте, объединяются в конгломераты и, сливаясь по цвету, напоминают гребень петуха. Вагинальные папилломы по диаметру не бывают больше 7 мм.
Кондиломы встречаются двух видов:
– плоские;
– остроконечные.
Остроконечные образования – бородавки, возвышающиеся над поверхностью кожи или слизистой, заострённой формы. Остроконечные кондиломы встречаются во влагалище и на половых губах, клиторе, на входе в мочевой канал. Появляются в период беременности или снижения иммунитета.
По степени онкогенности образования бывают двух видов:
– высокоонкогенные штаммы вируса;
– низкоонкогенные штаммы ВПЧ.
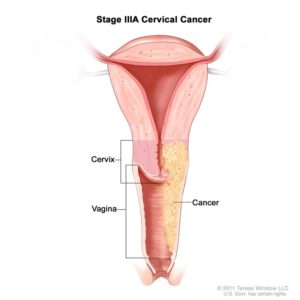
Плоские или широкие возникают на шейке матки, цервикальном канале. Выявить их трудно, так как формируются они глубоко в эпителии, растут внутрь. Широкие являются одним из проявлений вторичного сифилиса. Этот вид вагинальных кондилом относится к высокоонкогенным.
Чем опасны
Последние мировые исследования говорят о том, что есть связь между ВПЧ и раком шейки матки и влагалища. Остроконечные кондиломы могут перерастать в раковые опухоли. Вирус папилломы человека изменяет состав ДНК эпидермиса и слизистых, в несколько раз повышает вероятность стремительного развития онкологии.
Если не лечить, то образования разрастаются и распространяются по коже и слизистых (половые органы и рот). При острой форме течения болезни образования воспаляются, нагнаиваются и разрываются.
Новообразования легко травмировать во время полового акта, что приводит к кровотечениям. Через микротравмы попадает инфекция и начинается воспалительный процесс.
Если очаг поражения на входе влагалища или мочеиспускательного канала, наросты затрудняют мочеиспускание и вызывают дискомфорт и болезненные ощущения.
Кондиломы, которые находятся на видимых участках половых органов (вход во влагалище, половые губы) доставляет женщинам и психологический дискомфорт. Разросшиеся наросты препятствуют нормальному половому акту, вызывая боль и дискомфорт, что приводит к отказу от интимной жизни.
Кондиломы внутри влагалища, разрастаясь, приводят к инфицированию ребёнка в процессе родов.
Симптомы и диагностика
Способа, который бы защищал на 100% от появления вируса в организме, не существует. Женщина может быть заражена ВПЧ уже через два года с начала активной сексуальной жизни.
Подозрения у самой пациентки могут возникнуть при появлении на теле бородавок и папиллом. Это повод для обращения к специалисту.
Женщине обнаружить у себя влагалищные кондиломы затруднительно. Чаще образования диагностирует лечащий гинеколог при осмотре либо во время сдачи анализа на ИППП.
Инкубационный период болезни длительный, от 2-3 месяцев до 10 лет. Если нет факторов, которые провоцируют развитие болезни, вирус находится в спящем состоянии.
О развитии ВПЧ и появлении кондилом судят по следующим симптомам:
- Ноющие боли по низу живота;
- Зуд и жжение в половых органах;
- Дискомфорт и резь при мочеиспускании;
- Боль или кровотечение при половом акте;
- Запах;
- Ощущение инородного тела в вагине;
- Появление большого количества бородавок у женщин;
- Жидкие или слизисто-гнойные выделения с сукровицей.
Предположить ВПЧ врач может только на основании визуального осмотра. Для подтверждения диагноза назначают дополнительные обследования:
- Кольпоскопия – изучение слизистой под микроскопом;
- Гистологическое обследование – забор частичек эпителия;
- ПЦР-диагностика – мазок на ИППП;
- ВПЧ Digene-тест – позволит определить форму вируса;
- Обследование на ВИЧ и сифилис;
- Окрашивание стенок влагалища раствором Люголя. Места, где находятся кондиломы, подкрасятся ярче и будут видимые;
- Пап-тест (мазок Папаниколау) или цитологический мазок со слизистой влагалища специальной цитощёткой.
Методы лечения
Молодые женщины, стесняясь бородавок, откладывают визит к врачу, что ухудшает течение болезни. Лечиться народными средствами противопоказано.
Лечение кондиломы влагалища у женщин проводится комплексно:
- противовирусные препараты;
- удаление;
- витаминная и иммунностимулирующая терапия.
Противовирусные препараты назначают в таблетках (Циклоферон, Виферон) и в виде крема для местного использования (Кераворт, Имиквимод). Применяются также вагинальные и ректальные свечи (Бетадин, Кипферон, Галавит).
Во время лечения обязательно принимать витаминно-минеральный комплекс и придерживаться здорового образа жизни.
Как лечить кондиломы, в какой дозировке принимать препараты назначает только специалист. Ни в коем случае не занимайтесь самолечением! Это приведет к ухудшению.
Методы удаления
Способ удаления кондилом во влагалище гинеколог назначает в зависимости от места расположения и размера образования:
- Хирургическое удаление. Проводится на больших наростах, которые проблематично убрать другими методами. Используется анестезия;
- Лазерная деструкция. Генитальную бородавку у женщин послойно испаряют лазером. Процедура быстрая, эффективная, но болезненная и проводится под анестезией. На месте удаления появляется корочка, которая отпадает через 3-4 недели;
- Радиоволновой способ. Дорогостоящий, схож с лазерным. Образования срезаются с использованием аппарата «Сургитрон», воздействующего пучком радиоволн высокой частоты. Метод показывает хорошие результаты, безболезненный и без побочных симптомов;
- Криодеструкция. Процедура замораживания папиллом проводится с использованием жидкого азота и только на наружных половых органах. Метод популярный, используется давно, обезболивания не требует. Редко практикуется на большом очаге поражения или применяется курсом с перерывами между процедурами 7-8 дней;
- Электрокоагуляция. Используется электрод, который накладывается на бородавку и удаляет её при помощи электротока. Процедура болезненная и оставляет шрамы и ожоги. Не проводится беременным женщинам;
- Химический метод. Используются специальные химические кислоты (Солкосерил, Бонафтон), которыми выжигаются новообразования. Проводится только на входе во влагалище. Метод эффективный, но имеет серьёзные последствия в виде ожогов, проводиться должен только специалистом.